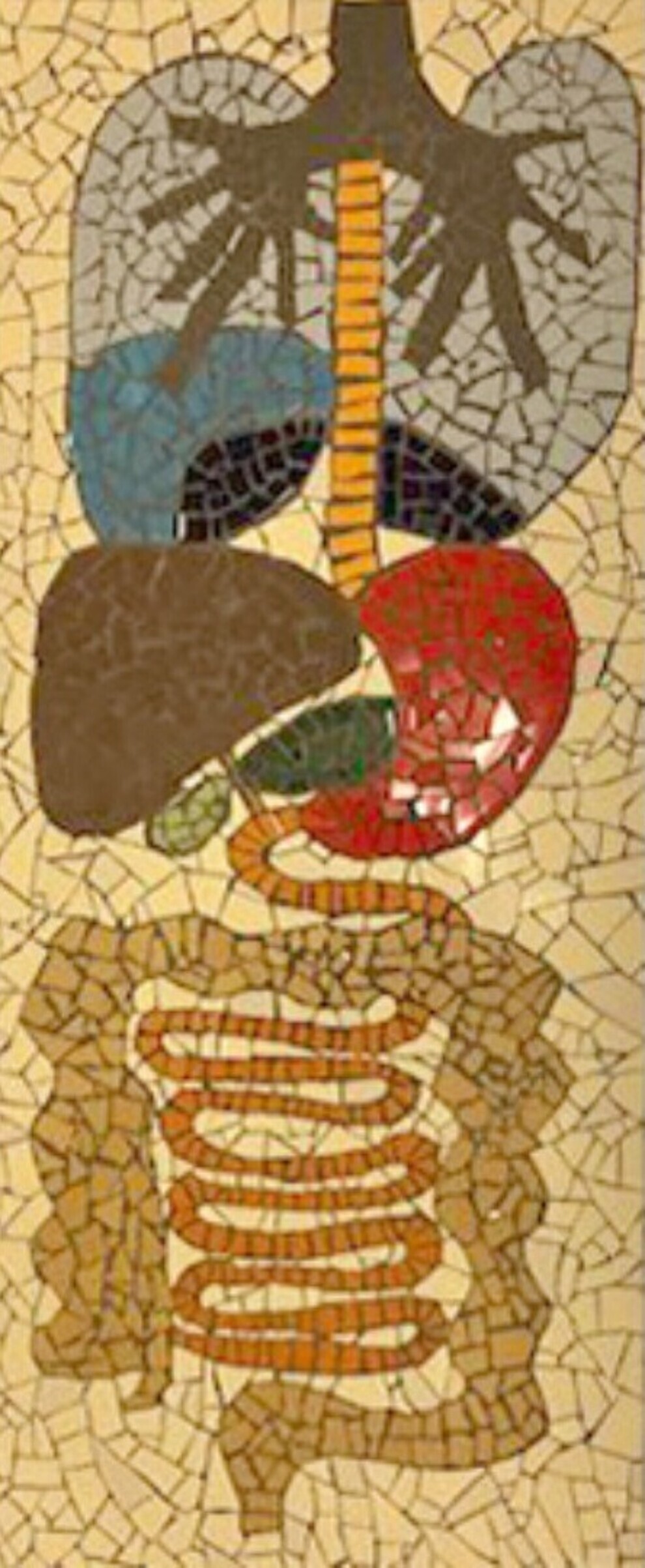
Algemeen is bekend dat gebitsslijtage kan worden veroorzaakt door tandenknarsen en door zuren in voedsel en dranken. Bij sommige mensen wordt de slijtage mede veroorzaakt door – brandend – maagzuur. Maar er zijn ook mensen met gebitsslijtage die geen zure dranken drinken en ook niet of nauwelijks last van brandend maagzuur hebben. Betekent dit dat ze geen reflux hebben? Om die vraag te beantwoorden, wordt bij een aantal proefpersonen een sensor in de mond geplaatst waarmee maagzuur in mondspeeksel wordt gemeten.
“Mensen met gebitsslijtage hebben vaker last van maagzuur. En andersom hebben mensen met maagzuurproblemen vaker last van gebitsslijtage. Er is dus een relatie, maar de vraag is of die causaal is,” zegt PhD-onderzoeker Victor Ignacio Madariaga, die is aangesteld met een onderzoeksbeurs van Health~Holland. Tot nu toe heeft niemand echter kunnen aantonen dat er brandend maagzuur in de mond komt. Met het sensoronderzoek is de hoop dat daar duidelijkheid over komt. Bij de afdeling Tandheelkunde van het Radboudumc doet Madariaga er onderzoek naar.
Sensor
De sensor is een plastic plaatje van ongeveer 2 cm dat net als een bracket op een kies kan worden geplakt of in een uitneembaar plaatje op het gehemelte kan worden geplaatst. Via Bluetooth is er draadloze verbinding met een computer. Daarop kan vergelijkbaar met het meten van het hartritme de zuurgraad in de mond worden gemeten en uitgelezen. Dat gebeurt nu in principe na afloop van de draagperiode.
“Voor ons is het minder relevant om overdag maagzuur ten gevolge van reflux te meten,“ zegt prof. dr. Bas Loomans, die als onderzoeksleider van het Radboud Tooth Wear Project de eindverantwoordelijkheid heeft voor het onderzoek. “Het heeft waarschijnlijk vooral ’s nachts effect, als mensen platliggen en het maagzuur eenvoudiger in de mond komt, in een kleine hoeveelheid die genoeg is om de zuurgraad te verlagen tot het niveau waarbij het tandweefsel in oplossing gaat. Als dat chronisch is, leidt het mogelijk tot gebitsslijtage. Mensen moeten de sensor een week of maand dragen. Liefst zo lang dat ze er niet meer aan denken en weer hun normale gedrag gaan vertonen. Wie zich er namelijk heel erg bewust van is dat hij iets vreemds in de mond heeft, gaat zich daarnaar gedragen en houdt bijvoorbeeld rekening met wat hij eet en drinkt. Mensen moeten die sensor dus liefst vergeten en zich zo gedragen als ze altijd doen.”
De sensor kan gebruikt worden in combinatie met een voedseldagboek. Veel ’s nachts drinken heeft mogelijk bepaalde effecten. De sensor kan de zelfrapportage dan combineren met de metingen van de zuurgraad in het speeksel.
De sensor is met succes uitgetest bij vijf vrijwilligers. Het vervolgonderzoek gaat nu plaatsvinden met tien tot twintig patiënten die met gebitsslijtage zijn verwezen naar het Radboudumc. Het is niet eenvoudig geweest om dit klinisch onderzoek van de grond te krijgen, maar het voldoet inmiddels aan alle medische en ethische eisen van de betrokken onderzoekscommissies.
Resultaten
In het voorjaar van 2026 hoopt Madariaga met de resultaten van het sensoronderzoek te komen en daarop te promoveren. Wat zou de vervolgstap moeten zijn als inderdaad blijkt dat gebitsslijtage kan ontstaan door brandend maagzuur? Loomans: “Mensen met reflux verwijzen we altijd naar de huisarts of de maag-, darm en leverarts (MDL-arts) voor verdere diagnostiek en mogelijke behandeling. We hebben dan als tandarts een heel mooie prediagnostiek gedaan voor vervolgstappen. Dan is medicatie wellicht een oplossing.”
Madariaga: “Het ziekenhuis zou veel meer aan preventie kunnen doen. Slijtage en cariës zijn leefstijlproblemen; veel lever- en maagproblemen zijn dat ook. Die zijn vaak gerelateerd aan voeding, overgewicht, roken…”
Het heeft overigens jaren gekost voordat er een goede samenwerking tot stand kwam met MDL-artsen. Loomans: “Er was geen discussie: de mening was dat maagzuur niet in de mond kwam. Pas toen ik twee jaar later een presentatie voor de MDL-staf mocht geven over dit onderwerp, is hun interesse gewekt.”
Meer speekselonderzoek
Voor dr. Frank Walboomers, hoofd van het tandheelkundig onderzoekslaboratorium in Nijmegen, is de meerwaarde van dit onderzoek behalve de samenwerking tussen tandartsen en specialisten in het ziekenhuis ook de samenwerking met het bedrijfsleven waarmee de sensor is ontwikkeld. “De uitwisseling van kennis vanuit diverse velden is enorm belangrijk. De sensor is nu nog maar een prototype. We willen die ontwikkelen tot een zo comfortabel mogelijk te dragen product, waarvan de patiënt na enige gewenning niet of nauwelijks meer iets voelt.”
Want met een sensor die speeksel meet, ziet hij in de toekomst nog veel meer mogelijkheden. Hiermee kun je mogelijk ook de bijt- of kauwbelasting meten, glucose om diabetes te diagnosticeren of biomarkers die kunnen duiden op een relatie met andere aandoeningen of ziektes. Speekselonderzoek kan deels aanvullend zijn, maar ook vervangend voor bloedonderzoek. “Onbekend maakt onbemind. De medische wereld is gewend om bloed te prikken en dat te onderzoeken. Maar bloed kan alleen invasief verkregen worden. Dat is belastender voor de patiënt dan speekselafname. Ik zie daarom veel potentieel in speekselonderzoek.”
Met behulp van AI-modellen kunnen de grote hoeveelheden data die verzameld worden volgens Walboomers ook veel gemakkelijker verwerkt worden en kunnen we daar heel zinnige informatie uit halen.



 Oostenrijk / Österreich
Oostenrijk / Österreich
 Bosnië en Herzegovina / Босна и Херцеговина
Bosnië en Herzegovina / Босна и Херцеговина
 Bulgarije / България
Bulgarije / България
 Kroatië / Hrvatska
Kroatië / Hrvatska
 Tsjechië & Slowakije / Česká republika & Slovensko
Tsjechië & Slowakije / Česká republika & Slovensko
 Frankrijk / France
Frankrijk / France
 Duitsland / Deutschland
Duitsland / Deutschland
 Griekenland / ΕΛΛΑΔΑ
Griekenland / ΕΛΛΑΔΑ
 Hongarije / Hungary
Hongarije / Hungary
 Italië / Italia
Italië / Italia
 Nederland / Nederland
Nederland / Nederland
 Noords / Nordic
Noords / Nordic
 Polen / Polska
Polen / Polska
 Portugal / Portugal
Portugal / Portugal
 Roemenië & Moldavië / România & Moldova
Roemenië & Moldavië / România & Moldova
 Slovenië / Slovenija
Slovenië / Slovenija
 Servië & Montenegro / Србија и Црна Гора
Servië & Montenegro / Србија и Црна Гора
 Spanje / España
Spanje / España
 Zwitserland / Schweiz
Zwitserland / Schweiz
 Turkije / Türkiye
Turkije / Türkiye
 Verenigd Koninkrijk & Ierland / UK & Ireland
Verenigd Koninkrijk & Ierland / UK & Ireland
 Internationaal / International
Internationaal / International
 Brazilië / Brasil
Brazilië / Brasil
 Canada / Canada
Canada / Canada
 Latijns-Amerika / Latinoamérica
Latijns-Amerika / Latinoamérica
 Verenigde Staten / USA
Verenigde Staten / USA
 China / 中国
China / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israël / מְדִינַת יִשְׂרָאֵל
Israël / מְדִינַת יִשְׂרָאֵל
 Algerije, Marokko en Tunesië / الجزائر والمغرب وتونس
Algerije, Marokko en Tunesië / الجزائر والمغرب وتونس
 Midden-Oosten / Middle East
Midden-Oosten / Middle East

























































To post a reply please login or register